Accès aux autres opérations
• Orthopédie
- Prothèse de hanche
- Prothèse du genou
- Méniscectomie
- Ostéotomie tibiale
- Instabilité de rotule
- Ligamentoplastie du croisé antérieur
- Ligamentoplastie du croisé postérieur
• Traumatologie
- Fracture du col fémoral
- Fracture du fémur
- Fracture de rotule
- Fracture de jambe
- Fracture du plateau tibial
- Fracture de cheville
- Rupture tendon d'achille
La prothèse de genou
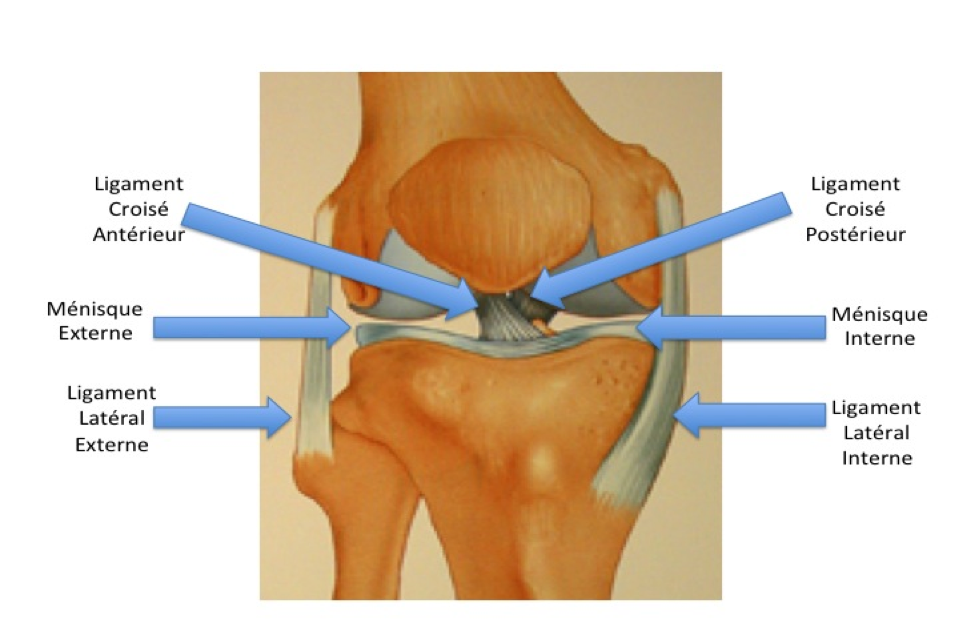
Anatomie du genou
Le genou est composé de trois articulations :• L’articulation fémoro-tibiale interne (condyle fémoral interne et plateau tibial interne)
• L’articulation fémoro-tibiale externe (condyle fémoral externe et plateau tibial externe)
• L’articulation fémoro-patellaire (trochlée fémorale et rotule)
•
La stabilité du genou est assurée par des ligaments :
• les ligaments latéraux (interne et externe)
• le pivot central (ligament croisé antérieur et le ligament croisé postérieur)
• les ailerons rotuliens.
Enfin les ménisques internes et externes sont deux amortisseurs en forme de croissant entre le fémur et le tibia.
Indication
L’indication de la prothèse de genou est l’arthrose de genou ou gonarthrose.L’arthrose est l’usure des cartilages, surfaces lisses de glissement recouvrant l’extrémité des os. Les surfaces osseuses sont mises à nu, les mouvements articulaires sont douloureux, une raideur articulaire peut s’installer, le périmètre de marche se voit diminuer à cause de la douleur.
L’arthrose est un phénomène de vieillissement de l’articulation, elle apparaît plus ou moins précocement suivant les individus en fonction du terrain génétique mais aussi de la sollicitation de l’articulation, l’excès de poids est souvent un facteur aggravant.
Elle peut subvenir secondairement à un défaut axial du membre inférieur (genu varum ou genu valgum) ou être la séquelle de fracture, d’entorse grave ou de pathologie méniscale.
La douleur n’est pas toujours en corrélation avec les signes radiologiques et c’est essentiellement elle qui va guider l’indication de la chirurgie.
Dans un premier temps, un traitement médical est institué, les anti-inflammatoires non stéroïdiens, les infiltrations de corticoïdes ou la visco-supplémentation, et la kinésithérapie.
Quand le traitement médicamenteux ne peut plus soulager durablement le patient, la pose d’une prothèse de genou est la seule alternative.
Cette intervention supprime les douleurs liées à l’arthrose, redonne une mobilité satisfaisante au genou et une qualité de vie confortable. Les résultats sont généralement très satisfaisants.
Les différents types de prothèses
Il existe de nombreux types de prothèses de genou, la technologie a beaucoup évolué depuis les trois dernières décennies.
Les prothèses ont bénéficié d’une meilleure connaissance de l’anatomie et de la physiologie du genou, il en résulte une liberté de mouvement proche de celle de l’articulation saine.
Un chirurgien est toujours plus à l’aise quand il connaît et a confiance en son matériel, il a donc élu deux ou trois types de prothèses chacune vouée à une indication particulière.
Il y a deux types de matériaux utilisés en chirurgie prothétique du genou : Les métaux et les polymères.
La prothèse unicompartimentale (PUC)
La prothèse unicompartimentale est destinée à remplacer un des compartiments du genou : soit à la partie interne soit à la partie externe du genou.
Son indication est l’arthrose d’un seul compartiment à condition que
• Les ligaments croisés soient intègres
• La déviation axiale du membre soit modérée, inférieure à 7°
• Il n’existe pas de terrain de polyarthrite ou de pathologie synoviale chronique
• Les autres compartiments du genou soient intègres
Les résultats de cette prothèse sont le plus souvent excellents et le patient retrouve très rapidement son autonome et des mobilités de genou satisfaisantes.

Avantages par rapport à la PTG :
L’intervention chirurgicale est moins lourde : durée opératoire diminuée, moins de saignement per opératoire, cicatrice plus courte.
Les suites opératoires sont plus faciles. La récupération est plus rapide avec un retour au domicile précoce. Le séjour en centre de rééducation n’est pas indispensable.
La fonction du genou est mieux restaurée. Les patients fléchissent mieux leur genou et ont moins l’impression de porter une prothèse.
Inconvénients par rapport à une PTG :
Tout d’abord ces prothèses unicompartimentales ne peuvent être implantées que lorsqu’un seul compartiment du genou est douloureux. Ce qui restreint les indications. Elles ne permettent pas d’augmenter les amplitudes articulaires.
Le principal inconvénient de ces prothèses unicompartimentales est leur durée de vie qui est de 15 ans en moyenne soit 5 année de moins que pour les PTG.
La prothèse totale de genou (PTG)
La prothèse totale de genou est composée de quatre parties: l’implant fémoral (alliage de métaux) l’implant tibial (alliage de métaux), le plateau intermédiaire (polyéthylène) +/- l’implant rotulien (polyéthylène).
Les coupes osseuses peuvent parfois être réalisé avec un guide de coupe sur-mesure.

La prothèse à charnière est réservée à la chirurgie de reprise ou aux patients présentant une importante laxité ligamentaire.
Certaines prothèses sont cimentées, lors de la pose les implants fémoraux et tibiaux sont « fixés » par une colle prévue à cet effet appelée ciment.
D’autres sont non-cimentées, les implants (recouverts d’une couche de matière minérale favorisant la formation de cellules osseuses qui adhèreront aux implants prothétiques) sont alors impactés.
Le choix entre les différentes prothèses se fait en fonction de l’âge, de la mobilité, des antécédents du patient.
Avant l’intervention
Lors de la consultation préopératoire, vous discuterez avec le Docteur MAYER de votre choix de centre de rééducation (internat ou hôpital de jour).
Avant l’intervention, il est indispensable de vérifier l’absence de foyer infectieux dans votre organisme, le Docteur MAYER vous aura donc prescrit avant votre entrée en clinique un examen d’urine, une consultation dentaire et cardiologique.
Au même titre que le chirurgien, l’anesthésiste doit vous connaître avant l’intervention. La consultation d’anesthésie aura lieu dans le mois précédent votre intervention.
Si vous optez pour le centre de rééducation en hôpital de jour, en sortant de la clinique chirurgicale, vous devez en tant que possible aménager votre intérieur pour faciliter vos gestes quotidiens les premiers temps :
• Placer la vaisselle et les poêles fréquemment utilisés à la hauteur de la table de travail pour éviter de vous pencher pendant les premières semaines qui suivent l’intervention.
• Enlever les tapis non fixés pour ne pas glisser
• Remplir votre réfrigérateur et éventuellement préparer des repas à l’avance et les conserver au congélateur.
• Prendre contact avec votre infirmière qui se rendra à votre domicile pour les pansements et injections quotidiennes d’anticoagulants si le centre de rééducation en ambulatoire n’assure pas ces soins.
Vous pouvez également vous renseignez auprès de votre mutuelle complémentaire ou de la mairie de votre domicile pour savoir si vous pourrez bénéficier des services d’une aide ménagère qui vous aidera dans les taches quotidiennes.
Intervention
La prothèse totale de genou
La pose de prothèse totale de genou consiste à remplacer les cartilages usés par des implants prothétiques.
L’intervention se déroule au bloc opératoire en salle d’orthopédie dans des conditions rigoureusement aseptiques. Elle peut se faire sous anesthésie générale, ou anesthésie locorégionale.
Comme pour la plupart des interventions en chirurgie orthopédique, une antibiothérapie péri opératoire est instituée selon les recommandations de la SFAR (société française d’anesthésie et réanimation). Le chirurgien et l’équipe du bloc vous installent en position dorsale sur la table d’opération.
Après la préparation cutanée d’usage au bloc opératoire, les champs stériles sont placés.
L’incision se fait sur la face antérieure en regard de la rotule.
Après avoir retiré les parties abîmées par l’arthrose avec des guides (parfois sur mesure) et des calculs précis, le chirurgien pose les implants prothétiques d’essai dont la taille a été prévue par les calques en préopératoire.
Le testing avec les implants d’essai étant satisfaisants, le chirurgien met en place les implants définitifs.
A la fin de l’intervention, le chirurgien place un ou deux drainages (drains de Redon) pour évacuer les saignements postopératoires résiduels puis referme la plaie opératoire.
L’intervention dure « le temps qu’il faut pour que ce soit bien fait » … de l'ordre de 1 heure 15 à 2 heures. La mise en place de la prothèse est contrôlée par une radiographie en salle d’opération.
Salle de réveil
Vous êtes ensuite conduit en salle de réveil (≈2h) jusqu’à ce que l’anesthésiste vous juge apte à retourner dans votre chambre où l’équipe paramédicale prendra le relais de la surveillance postopératoire.
La prise en charge de la douleur est débutée au cours de l’opération et sera poursuivie durant la période de réveil.
Suites opératoires
Vous êtes reconduit dans votre chambre ou l’équipe médicale et paramédicale vous entourera pendant toute votre hospitalisation.
Dès votre retour du bloc opératoire, un traitement antalgique, adapté à votre état médical et à votre éventuelle douleur, est mis en place.
Dans certains cas, vous garderez un cathéter diffusant en continu un anesthésique local, améliorant ainsi l’analgésie postopératoire.
Vous garderez une perfusion pendant environ 24 heures.
Vous bénéficierez d’un traitement anticoagulant (pour prévenir des phlébites) qui sera poursuivi pendant plusieurs semaines après l’intervention.
Vous serez levé par le kinésithérapeute le 1er ou 2ème jour postopératoire. La marche avec appui complet est débutée le lendemain ou surlendemain de l’intervention.
La rééducation du genou commencera dès le 1er jour, le kinésithérapeute mobilisera votre genou manuellement mais aussi avec l’aide d’un appareil de type arthromoteur appelé kinétec.
Les pansements de la cicatrice opératoire sont effectués tous les deux jours, les drains posés au bloc sont retirés le 2ème jour. Les agrafes sont retirées entre le 17ème jour.
Vous pourrez sortir de la clinique à partir du 7ème jour selon votre faculté de récupération.
La rééducation après une prothèse de genou est primordiale, un séjour en centre spécialisé est fortement souhaitable.
Conseils postopératoires
Vous pourrez reprendre une activité « douce » comme la marche dès votre sortie de clinique. Vous pouvez prendre une douche à partir du 17ème jour une fois les agrafes retirées. Vous pouvez reprendre la conduite automobile dès que vous vous en sentirez capable. Vous pouvez reprendre les activités sportives exemptes de chocs et de mouvements brusques dès que vous vous en sentirez capable, les sports sollicitant le genou de façon intense sont proscrits (ski, tennis etc.)
Pendant toute votre vie vous devrez être vigilant concernant les infections, vous devez prévenir votre dentiste et votre médecin que vous portez une prothèse, consultez en cas de fièvre ou de signe infectieux.
Négliger une infection quelque soit sa localisation de départ peut aboutir à une contamination de l’articulation prothétique.
Les risques opératoires
• La phlébite (caillot dans les veines de la jambe) et ses séquelles : malgré la mise en place systématique d’un traitement anticoagulant, une phlébite peut se constituer. Traitée à temps, la phlébite n’altère en rien les résultats fonctionnels de l’intervention. Elle ne se complique d’une embolie pulmonaire qu’exceptionnellement.
• L’hématome : Le traitement anticoagulant, bien qu’impératif, peut parfois favoriser la formation d’un hématome dans la zone opératoire malgré la mise en place de glace. Il se résorbe souvent spontanément et nécessite rarement un geste opératoire complémentaire d’évacuation.
• La raideur : Une kinésithérapie débutée immédiatement après l’intervention doit éviter ce genre de désagrément.
• L’infection : elle peut survenir précocement mais aussi à distance de l’intervention, les blocs opératoires orthopédiques sont ceux qui ont les mesures d’hygiène les plus draconiennes, pour éviter cela.
• La paralysie d’un nerf : pendant l’intervention, un nerf peut être comprimé, la récupération est le plus souvent obtenue mais peut s’avérer longue.
• Des douleurs résiduelles : malgré le succès de l’intervention, le patient manifeste exceptionnellement des douleurs sans qu’on n’en retrouve d’explication.
• Fracture peropératoire : de survenue exceptionnelle, la pose de la prothèse totale de genou peut se compliquer d’une fracture du fémur ou du tibia, en particulier chez les patients présentant une ostéoporose sévère.
• Descellement précoce : rare, la prothèse peut ne pas avoir un bon encrage osseux, il est alors nécessaire de procéder à une révision chirurgicale.
• Troubles de cicatrisation
• Plaie artérielle : complication d’une rareté exceptionnelle, elle est gravissime.
