Accès aux autres opérations
• Orthopédie
- Prothèse de hanche
- Prothèse du genou
- Méniscectomie
- Ostéotomie tibiale
- Instabilité de rotule
- Ligamentoplastie du croisé antérieur
- Ligamentoplastie du croisé postérieur
• Traumatologie
- Fracture du col fémoral
- Fracture du fémur
- Fracture de rotule
- Fracture de jambe
- Fracture du plateau tibial
- Fracture de cheville
- Rupture tendon d'achille
L'ostéotomie tibiale
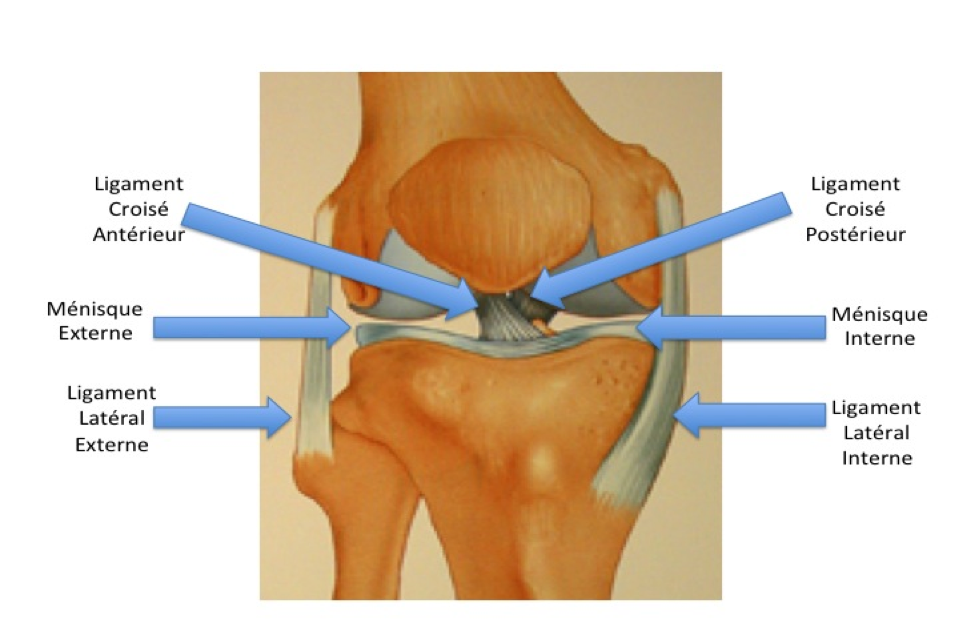
Anatomie du genou
Le genou est composé de trois articulations :• L’articulation fémoro-tibiale interne (condyle fémoral interne et plateau tibial interne)
• L’articulation fémoro-tibiale externe (condyle fémoral externe et plateau tibial externe)
• L’articulation fémoro-patellaire (trochlée fémorale et rotule)
•
La stabilité du genou est assurée par des ligaments :
• les ligaments latéraux (interne et externe)
• le pivot central (ligament croisé antérieur et le ligament croisé postérieur)
• les ailerons rotuliens.
Enfin les ménisques internes et externes sont deux amortisseurs en forme de croissant entre le fémur et le tibia.
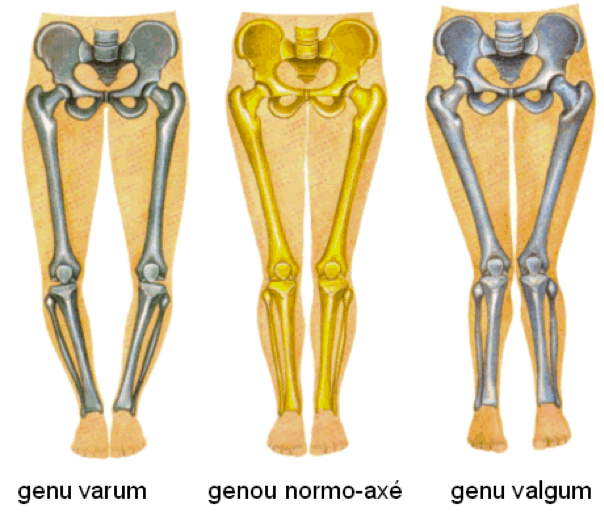
L’axe des membres peut présenter deux types d’anomalie :
- Le genu varum : les genoux ne se touchent pas quand les chevilles se touchent.
- Le genu valgulm : les chevilles ne se touchent pas quend les genoux se touchent.
L’ostéotomie corrige une déformation du membre inférieur en redressant le tibia (ou, plus rarement, le fémur). Elle est effectuée par section de l'os, redressement puis maintien de cette correction. Il s'agit donc d'une fracture contrôlée qui nécessite d'attendre la consolidation osseuse obtenue par la survenue d'un cal osseux.
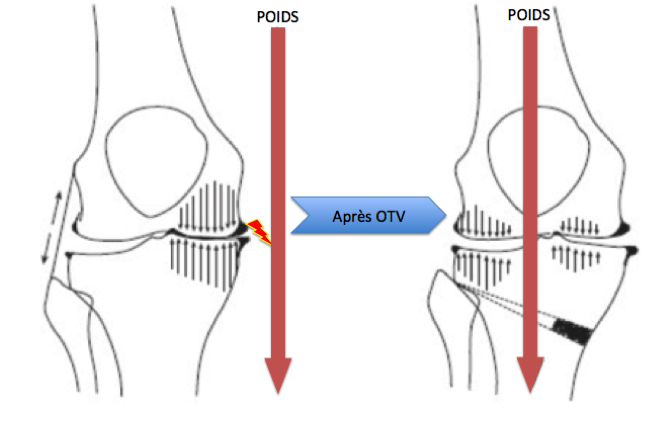
L'ostéotomie a pour but de traiter certaines arthroses localisées à une partie du genou. Ce sont des usures qui peuvent toucher la partie interne de l'articulation (arthrose fémoro-tibiale interne, la plus fréquente) ou la partie externe (arthrose fémoro-tibiale externe, plus rare). L'ostéotomie en corrigeant l'alignement du membre inférieur permet de rééquilibrer les pressions au niveau du genou en les diminuant au niveau de la zone arthrosique pour les reporter sur la zone saine. L'ostéotomie ne modifie donc pas l'arthrose qui existait et le pincement articulaire persistera.
Mais elle a un double objectif :
- soulager les douleurs,
- stabiliser l'arthrose en stoppant l'aggravation du pincement articulaire, ce qui est d'autant plus important que le sujet est plus jeune.
En l'absence de traitement, ces arthroses localisées risquent de s'aggraver progressivement, inexorablement.
Une arthrose fémorotibiale interne, par exemple use la zone interne du genou dont l'épaisseur de cartilage diminuera progressivement. La jambe va donc "s'arquer "(en varus), avec déplacement vers cette zone du centre de gravité du genou entraînant une accentuation des pressions à ce niveau et donc une augmentation de l'usure. La zone malade est de plus en plus sollicitée et s'use de plus en plus alors que la partie externe du genou, saine, est de moins en moins utilisée. C'est un véritable cercle vicieux que seul peut rompre le redressement de l'axe de la jambe
Indication
Pour palier à cette usure précoce et redistribuer les contraintes dans l’articulation, il existe plusieurs techniques opératoires.
Le Docteur Mayer pratique l’ostéotomie tibiale d’addition pour corriger l’axe.
Dans le cas d’un genu varum, défaut axial le plus fréquent, on pratique une ostéotomie de valgisation. Dans le cas d’un genu valgum, on pratique une ostéotomie de varisation.
Cette intervention retarde l’apparition de l’arthrose du genou (gonarthrose) et donc recule l’échéance de la pose d’une prothèse de genou.
Intervention
L’intervention se déroule au bloc
opératoire en salle d’orthopédie dans des
conditions rigoureusement aseptiques. Elle peut se faire sous
anesthésie générale ou anesthésie
locorégionale.
Comme pour la plupart des interventions en chirurgie orthopédique, une antibiothérapie péri opératoire est instituée selon les recommandations de la SFAR (société française d’anesthésie et réanimation).
Le chirurgien et l’équipe du bloc vous installent en position dorsale sur la table d’opération.
Après la préparation cutanée d’usage au bloc opératoire, les champs stériles sont placés.
L’incision se fait sur la face antéro-interne du genou. Le chirurgien coupe le tibia sous contrôle radioscopique et corrige le défaut axial.
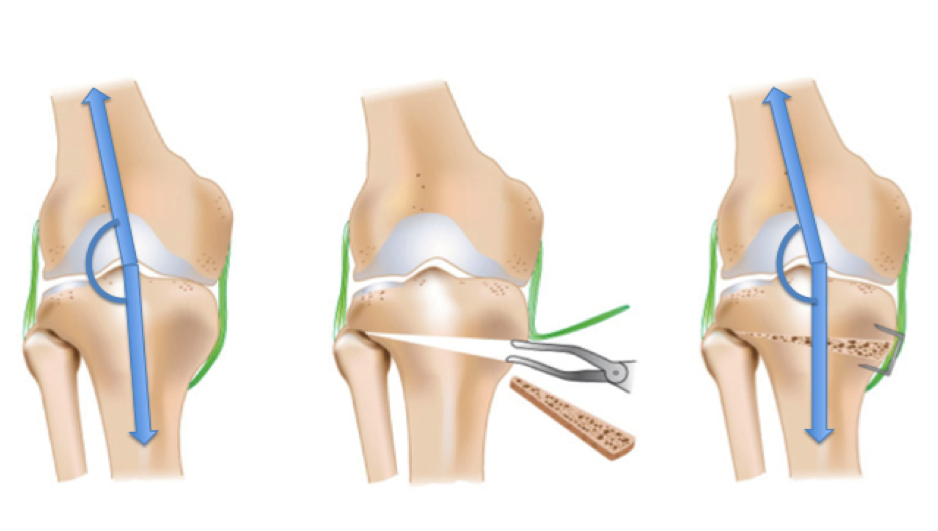
L’ostéotomie est synthésée par une plaque ou des agrafes.
A la fin de l’intervention, le chirurgien place un drainage (drain de Redon) pour évacuer les saignements postopératoires résiduels puis referme la plaie opératoire.
Salle de réveil
Vous êtes ensuite conduit en salle de réveil jusqu’à ce que l’anesthésiste vous juge apte à retourner dans votre chambre où l’équipe paramédicale prendra le relais de la surveillance postopératoire.
La prise en charge de la douleur est débutée au cours de l’opération et sera poursuivie durant la période de réveil.
Suites opératoires
L’équipe médicale et paramédicale vous entoure pendant toute votre hospitalisation. Dès votre retour du bloc opératoire, un traitement antalgique adapté à votre état médical et à votre éventuelle douleur est mis en place.
Vous garderez une perfusion pendant 24 heures.
Vous bénéficierez d’un traitement anticoagulant (pour prévenir des phlébites) qui sera poursuivi pendant toute la durée du « non-appui ».
Vous serez levé par le kinésithérapeute le 1er jour postopératoire. Cette intervention nécessite une consolidation osseuse suffisante avant la remise en charge du membre inférieur, vous devez donc marcher avec des cannes anglaises sans prendre appui sur la jambe opérée pendant environ 6 semaines.
Vous porterez une attelle destinée à éviter la flexion involontaire du genou, le chirurgien vous indiquera ensuite quand vous pourrez la retirer et dans quelles circonstances.
Les pansements de la cicatrice opératoire sont effectués tous les deux jours, le drain posé au bloc est retiré le 2ème jour. Les agrafes sont retirées le 17ème jour.
Les risques opératoires
Le risque zéro n’existe pas…• La phlébite (caillot dans les veines de la jambe) et ses séquelles : malgré la mise en place systématique d’un traitement anticoagulant, une phlébite peut se constituer. Traitée à temps, la phlébite n’altère en rien les résultats fonctionnels de l’intervention. Elle ne se complique d’une embolie pulmonaire qu’exceptionnellement.
• L’hématome : Le traitement anticoagulant, bien qu’impératif, peut parfois favoriser la formation d’un hématome dans la zone opératoire malgré la mise en place de glace. Il se résorbe souvent spontanément et nécessite rarement un geste opératoire complémentaire d’évacuation.
• La raideur : Une kinésithérapie débutée immédiatement après l’intervention doit éviter ce genre de désagrément.
• L’infection : elle peut survenir précocement mais aussi à distance de l’intervention, les blocs opératoires orthopédiques sont ceux qui ont les mesures d’hygiène les plus draconiennes, pour éviter cela.
• La paralysie d’un nerf : pendant l’intervention, un nerf peut être comprimé, la récupération est le plus souvent obtenue mais peut s’avérer longue.
• Des douleurs résiduelles : malgré le succès de l’intervention, le patient manifeste exceptionnellement des douleurs sans qu’on n’en retrouve d’explication.
• Algodystrophie (réaction anormale à la douleur, entrainant une raideur douloureuse, on en guérit toujours.
• Fracture peropératoire : de survenue exceptionnelle, en particulier chez les patients présentant une ostéoporose sévère, il peut s’agir d’un trait de refend non déplacé dans le plateau tibial.
• Troubles de cicatrisation
• Plaie artérielle : complication d’une rareté exceptionnelle, elle est gravissime.
