Accès aux autres opérations
• Orthopédie
- Prothèse de hanche
- Prothèse du genou
- Méniscectomie
- Ostéotomie tibiale
- Instabilité de rotule
- Ligamentoplastie du croisé antérieur
- Ligamentoplastie du croisé postérieur
• Traumatologie
- Fracture du col fémoral
- Fracture du fémur
- Fracture de rotule
- Fracture de jambe
- Fracture du plateau tibial
- Fracture de cheville
- Rupture tendon d'achille
L'instabilité de rotule
Les plaintes peuvent être différentes :
– Luxation vraie de la rotule
– Douleur diffuse du genou plutôt antérieure et postérieure
– Exacerbation des douleurs à la descente et montée des escaliers, à la position assise prolongée, au piétinement, à la position à genoux et accroupie
– Dérobement du genou
– Pseudo-blocage en extension, fugace, survenant lors de la marche
– Pas de sensation de déboîtement
Bilan d’imagerie
- Des radiographies standards (face, profil et vue axiale de rotule) recherchent des stigmates de luxations anciennes (fracture avec un arrachement du bord médial de la rotule ou du condyle externe avec des corps étrangers intra articulaires), le type de dysplasie (anomalie de la trochlée fémorale), la hauteur de la rotule et une arthrose fémoro-patellaire ou fémoro-tibiale.
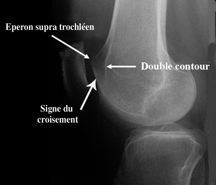
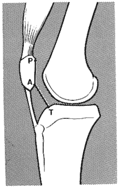
- un scanner : à la recherche d’anomalie de position de la tubérosité tibiale antérieure, de la Pente trochléenne externe, de l’Antéversion fémorale et torsion tibiale externe, de l’angle trochléen et la Bascule Rotulienne Quadriceps décontracté et contracté.
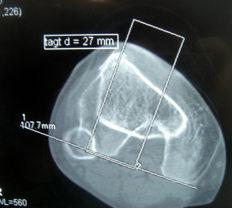
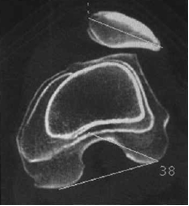
Indication
-Luxation récidivante de rotule.
-Rotule douloureuse avec des anomalies architecturales (exemple : dysplasie…)
Dans un premier temps, un traitement médicamenteux et rééducatif visant à renforcer le quadriceps et stabiliser la rotule sont institués en particulier dans le cas des syndromes fémoro-patellaires sur dysplasie. En cas d’échec de cette prise en charge médicale et kinésithérapique, l’intervention chirurgicale peut être envisagée.
Différentes techniques
- La reconstruction du ligament patello-fémoral médial (MPFL)Trois petites incisions sont nécessaires : une pour prélever le greffon (tendon du demi tendineux), une deuxième pour assurer son passage et sa fixation sur la rotule. La troisième est centrée sur l’épicondyle fémoral médial. On prélève le tendon du demi-tendineux, un tunnel borgne est creusé dans l’épicondyle médial. Les extrémités du greffon sont glissées dans le plan de clivage sous capsulaire et récupérées par l’incision rotulienne et le transplant est fixé par deux ancres sur la rotule.
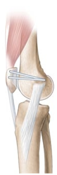
- L’abaissement de la tubérosité tibiale antérieure (TTA)
L’incision se fait sur la face antéro-interne du genou, le chirurgien coupe la tubérosité tibiale pour la translater en bas selon un calcul préopératoire bien précis et la fixe à sa nouvelle place à l’aide de deux vis.
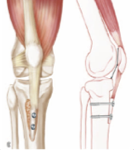
- La ténodèse du tendon rotulien
Une ténodèse du tendon rotulien (fixation du tendon par des ancres) peut être associée au geste d’abaissement si la longueur du tendon est supérieure à 52 mm.
- La médialisation de la TTA : ostéotomie d’Elmslie-Trillat
L’incision se fait sur la face antéro-interne du genou, le chirurgien coupe la tubérosité tibiale pour la translater en interne selon un calcul préopératoire bien précis et la fixe à sa nouvelle place à l’aide de deux vis.
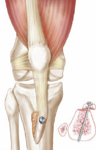
- La trochléoplastie
C’est un geste très efficace mais son indication reste exceptionnelle. La technique est exigeante et difficile. Il s’agit d’un creusement de l’ensemble de la trochlée ou d’un relèvement de la berge latérale.
Intervention
L’intervention se déroule au bloc opératoire en salle d’orthopédie dans des conditions rigoureusement aseptiques.
Elle peut se faire sous anesthésie générale ou anesthésie locorégionale. Comme pour la plupart des interventions en chirurgie orthopédique, une antibiothérapie péri opératoire est instituée selon les recommandations de la SFAR (société française d’anesthésie et réanimation).
Le chirurgien et l’équipe du bloc vous installent sur la table d’opération. Après la préparation cutanée d’usage au bloc opératoire, les champs stériles sont placés.
Ensuite le Dr MAYER réalisera le geste (cf différentes techniques) prévu en fonction du bilan pré opératoire.
Une attelle de genou est mise en fin d’intervention
Salle de réveil
Vous êtes ensuite conduit en salle de réveil
jusqu’à ce que l’anesthésiste vous juge apte
à retourner dans votre chambre où l’équipe
paramédicale prendra le relais de la surveillance
postopératoire.
La prise en charge de la douleur est
débutée au cours de l’opération et sera
poursuivie durant la période de réveil.Suites opératoires
L’équipe médicale et
paramédicale vous entoure pendant toute votre
hospitalisation.
Dès votre retour du bloc opératoire, un
traitement antalgique adapté à votre état
médical et à votre éventuelle douleur est mis en
place.
Vous bénéficierez d’un traitement anticoagulant (pour prévenir des phlébites).
Le 1er lever se fera au 1er jour postopératoire avec un appui autorisé.
La rééducation postopératoire immédiate consiste en une mobilisation de 0 à 90° pendant 45 jours (si geste sur la TTA), puis sans limitation. Un protocole précis pour le kinésithérapeute vous est transmis à la sortie.
Les pansements de la cicatrice opératoire sont effectués tous les deux jours. Les agrafes sont retirées le 17ème jour.
Les risques opératoires
• La phlébite (caillot dans
les veines de la jambe) et ses séquelles : Malgré la mise
en place systématique d’un traitement anticoagulant, une
phlébite peut se constituer. Traitée à temps, la
phlébite n’altère en rien les résultats
fonctionnels de l’intervention. Elle ne se complique d’une
embolie pulmonaire qu’exceptionnellement.• L’hématome : Il se résorbe souvent spontanément et nécessite rarement un geste opératoire complémentaire d’évacuation.
• La raideur : Une kinésithérapie débutée immédiatement après l’intervention doit éviter ce genre de désagrément.
• L’infection : elle peut survenir précocement mais aussi à distance de l’intervention, les blocs opératoires orthopédiques sont ceux qui ont les mesures d’hygiène les plus draconiennes, pour éviter cela.
• La paralysie d’un nerf : pendant l’intervention, un nerf peut être comprimé, la récupération est le plus souvent obtenue mais peut s’avérer longue.
• Des douleurs résiduelles : malgré le succès de l’intervention, le patient manifeste exceptionnellement des douleurs sans qu’on n’en retrouve d’explication.
• Algodystrophie (réaction anormale à la douleur, entrainant une raideur douloureuse, on en guérit toujours.
• Troubles de cicatrisation
• Plaie artérielle : Complication exceptionnelle, elle est gravissime.
